今年10月22日在Nature有一篇文章
SARS-CoV-2 mRNA vaccines sensitize tumours to immune checkpoint blockade
https://www.nature.com/articles/s41586-025-09655-y
這篇文章是回溯性的統計分析,比較「疫情前」與「疫情期間有注射新冠疫苗」的肺癌病人,使用Anti-PD-1或Anti-PD-L1治療的差異,40個月的存活率從25%提升至50%。免疫學的難懂處有如量子力學,費曼有一句名言:「I think I can safely say that nobody understands quantum mechanics.」拿到免疫學也適用。
當外來抗原入侵人體,Dendritic cell(APC)吞食外來抗原後,T cell活化前,會經過一道篩選過程,避免Autoimmune T cell活化,如下圖: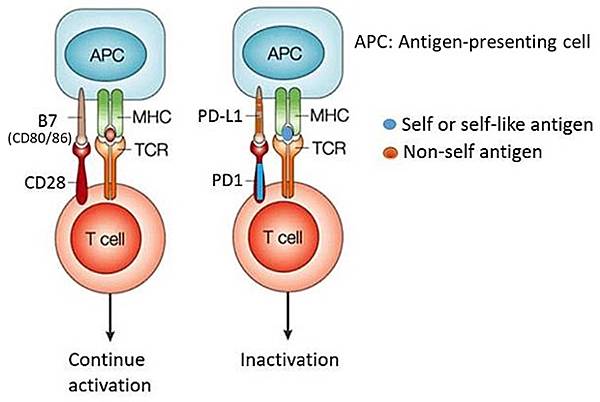
圖一:如果TCR偵測到MHC呈現的是Non-self antigen,T cell會啟動B7-CD28的刺激訊息,活化而分裂;如果TCR偵測到MHC呈現的是Self or self-like antigen,T cell 會啟動PD-1-PD-L1的抑制訊息,T cell就會停止活化。B7的另一名稱是CD80/86。Immune checkpoint blockers就是用Anti-PD-1或Anti-PD-L1 antibody重新活化被抑制的T cell,副作用是可能誘發自體免疫疾病。
癌細胞由DNA突變導致突變蛋白的Peptide被MHC-I呈現出來,如果被CD8+ T cell(CTL)辨識為Non-self antigen,CTL就會殺死該癌細胞。99.999---%的癌細胞被CTL發現後就會立即被摧毀。如果癌細胞已長成數十個或數百個,就會啟動如下的抗癌免疫機制:
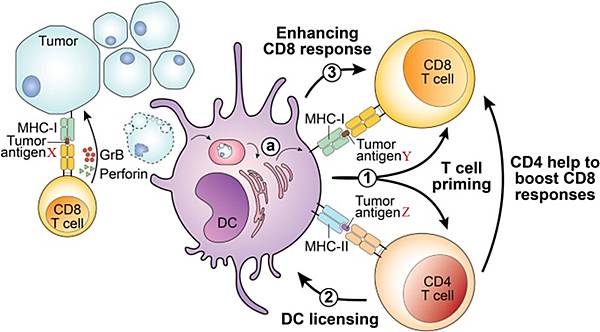
https://www.nature.com/articles/s41388-021-01946-8
圖二:某種CD8+ T cell辨識Tumor antigen X為Non-self antigen,便會殺死癌細胞。Dendritic cell(DC)吞食死亡的癌細胞,將蛋白分解處理(ⓐ),回到局部淋巴組織,把Tumor antigen Y呈現給另一種CD8+ T cell,把Tumor antigen Z呈現給一種CD4+ T cell;X、Y、Z是不同的Tumor antigen,由九個胺基酸組成的小Peptide。①---->② ---->③形成一個相互刺激的循環。CD4+ T cell會分化成Th1/Th2/Treg,Th1會分泌IL-2促使各種T cell分裂,向癌細胞移動,把癌細胞包圍起來,如下圖:
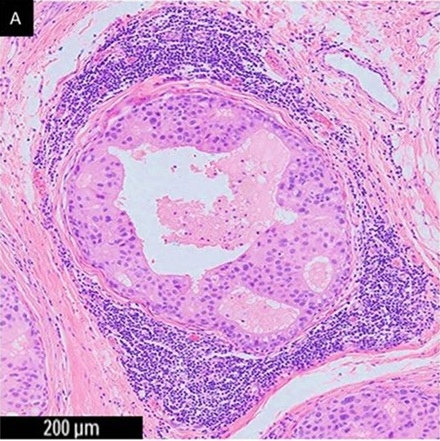
圖三:0.06公分的乳癌組織被免疫細胞(T cell、B cell、NK cell、Dendritic cell、Macrophage)包圍,Treg及Macrophage分泌TGF-b吸引Fibroblast過來分裂並產生Type I collagen將癌細胞包圍起來,使其缺乏養分供應而死亡(中心處有潰爛死亡的空洞)。99.99%以上的癌細胞一形成就直接被CD8+ T cell殺死。當數十個或數百個癌細胞長出來就會如上圖被困死,直到有一天,癌細胞經過無數次突變後不斷突破圍困,終於篩選出一個癌細胞Q,不像圖二中的癌細胞,Tumor antigens X、Y、Z可被T cell辨識成Non-self antigen;Tumor antigen Q無法被T cell辨識成Non-self antigen,這個癌細胞就會逃過免疫監控擴散出去。
有一種情況,當圖二中的Tumor antigen X或Y所對應的CD8+ T cell會去殺死癌細胞,但也會攻擊自己的細胞(如b-islet cell),這樣的CD8+ T cell就會被Treg抑制,如下圖: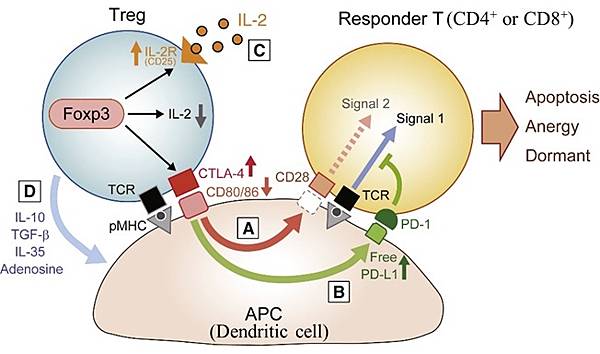
https://pubmed.ncbi.nlm.nih.gov/36917950/
圖四:Treg-->APC透過CTLA-4-CD80/86傳遞抑制APC--->T cell活化的訊息(CD80/86-CD28) 🄰(Singal 2被抑制),淨結果是APC的PD-L1表現量增加,APC經由PD-L1-PD-1 🄱抑制T cell活化(即Signal 1被抑制)。Treg抑制T cell也可經由🄳(IL-10,TGF-b,IL-35,Adenosine)抑制APC,結果也會抑制T cell。
----------------------------------------------------
https://pmc.ncbi.nlm.nih.gov/articles/PMC8543866/
圖五:PD-L1在大多數細胞都有表現,發炎反應會提升正常細胞PD-L1的表現。另一種情況是癌細胞的PD-L1表現量增加來抑制T cell(如上圖)。正常細胞與癌細胞在Cytokines(如TNF-a及IFN-g)的刺激下,PD-L1的表現量會增加。對正常細胞而言,PD-L1表現量增加可減輕Cytokines所傳遞的Death signal,使被病毒感染的細胞暫時避開CD8+ T cell的毒殺作用。癌細胞被CD8+ T cell殺死後會引起發炎反應,如圖三的乳癌細胞經年累月在T cell immunity的圍困下,被Cytokines長期刺激,有機會篩選出PD-L1的表現量特別高的癌細胞,當PD-1-PD-L1 signaling>>TCR-MHC signaling,癌細胞就會逃過CD8+ T cell的追殺。
正常細胞被病毒感染時,CD8+ T cell(CTL)會去攻擊被感染的細胞,細胞在Cytokines的作用下,會增加PD-L1的表現,減緩TCR-MHC傳遞的Death signal。

圖六:CTL會攻擊被病毒感染的細胞,但細胞通常不會大量死亡,原因之一是PD-L1的表現,使Survival>Death,細胞就會暫時活下來。這種CTL的攻擊作用也存在於mRNA疫苗注射後,全身細胞都會表現Spike protein,成為CTL攻擊的目標,PD-L1可應急,擋住CTL的殺戮,當CD4+ T cell被Dendritic cell活化後,分化出Treg,經由Treg-APC-CTL(如圖四),CTL的殺戮行為會被制止,否則會引發猛爆性的器官衰竭。
------------------------------------------------------

https://pubmed.ncbi.nlm.nih.gov/36248808/
圖七:腫瘤形成的過程中,經過死亡、潰爛、突變、發炎反應,內部會產生複雜的變化,Treg變得越來越強勢,代表癌細胞的突變引發Autoimmune T cell出現,即Teff(CD4+ or CD8+)不僅攻擊癌細胞,也會攻擊自體細胞,於是Treg直接經由代謝(Glucose↓、Hypoxia↑、Fatty acid↑、Lactic acid↑)或間接經由APC抑制Teff。圖三的乳癌內部如果逐漸形成一個Treg>Th1的免疫環境,腫瘤就會增大,但乳癌腫塊外部仍是Th1>Treg,即癌細胞被T cell-mediated immunity壓得死死的,因此癌細胞並不容易轉移,只要早期發現,以手術完全切除惡性腫瘤便可治癒。Anti-PD-1與Anti-PD-L1 antibody對10-20%的癌症可達到長期穩定的控制,機轉是重新活化被Treg抑制的Autoimmune T cell,CD8+ T cell或CD4+ T cell就會去攻擊或包圍癌細胞,代價便是把Autoimmune disease誘導出來,輕微的(多數)還好,嚴重的(少數)只能認了。
下面是111年(注射新冠疫苗後)與109年(新冠疫情前)台灣男女性十大癌症標準化發生率:


圖八:比較109年--->111年乳癌、攝護腺癌、肺癌的標準化發生率
乳癌82.1--->92.0,增幅12%
攝護腺癌34.9--->41.6,增幅19%
肺癌男性 44.7--->45.9,增幅2.7%
肺癌女性 34.6--->38.5,增幅11.3%

圖九:新冠mRNA疫苗是雙層脂質膜包裹mRNA,類似病毒顆粒,注射後經血液循環全身,進入細胞由mRNA表現Spike protein。在全身有疫苗抗原處(視作有感染)活化CD8+ T cell攻擊表現Spike protein的細胞,然後依照圖二的模式,活化CD4+ T cell,形成Th1>Treg的免疫環境,釋放Cytokines,清除外來的mRNA及Spike protein。在全身沒疫苗抗原處(視作沒感染)活化Treg,經由圖四的模式抑制「Cytokines刺激T cell活化」,Treg>Th1,防止Cytokines的外溢效應引發Cytokine storm。依照統計數據,注射新冠mRNA疫苗後,肺癌增加(尤其是女性,台灣也如此),機轉是Treg透過APC,經由PD-1/PD-L1抑制T cell活化(Treg>Th1),導致肺癌細胞逃過T cell監控而坐大。這類肺癌細胞當然就對Anti-PD-1/Anti-PD-L1的免疫治療特別有效(Nature文章,如圖十)。

圖十;疫情前(—)與疫情期間有注射mRNA疫苗(—)的肺癌(Non-small cell lung cancer,NSCLC)病人接受Immune checkpoint inhibitors(ICI; Anti-PD-1 or Anti-PD-L1)治療40個月的存活率----疫情前約30%,疫情期間約50%。

圖十一:Treg經由增加APC的PD-1表現量(同時抑制APC的CD80/86的表現量)抑制CD8+ T cell攻擊癌細胞。用Anti-PD-1 antibody可解除PD-1/PD-L1的抑制作用,使TCR-MHC及CD28- CD80/CD86的毒殺癌細胞的訊息在CD8+ T cell顯現出來。Anti-PD-L1 antibody則針對癌細胞在複雜的T cell immunity圍困下,PD-L1表現量高的癌細胞被篩選出來(圖五),逃過CD8+ T cell的追殺;Anti-PD-L1 antibody使該CD8+ T cell對PD-L1表現量高的癌細胞恢復毒殺作用。
注射mRNA新冠疫苗是全身性的假感染,外來抗原深度入侵人體,在Treg>Th1的地方(疫苗抗原未表現之處),癌細胞存活機率增加;在Th1>Treg的地方(疫苗抗原表現之處),自體免疫發生機率增加。越來越多的研究顯示,新冠疫苗因全身性的免疫失衡(Treg全身性提升,Th1也全身性提升,造成免疫失衡的錯亂),同時增加癌症及自體免疫疾病的發生率。
Treg對免疫反應Cytokines的外溢效應有抑制作用,否則一劑mRNA疫苗的全身假感染就可讓大多數的人因Cytokine storm而死亡。Pubmed有許多打mRNA疫苗後,Treg沒發揮抑制Cytokines外溢作用的「Cytokine storm病例」:
https://pmc.ncbi.nlm.nih.gov/articles/PMC9420842/
https://pubmed.ncbi.nlm.nih.gov/39452475/
反觀自然感染,99.95%以上的人,病毒被攔截在咽喉,Cytokines的外溢效應小,因此Treg對全身T cell抑制作用小,Treg對T cell抗癌作用的影響就顯得微不足道。

請先 登入 以發表留言。